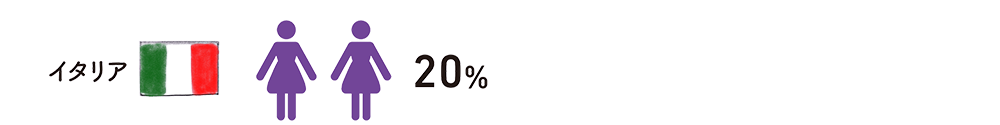ドイツ母子が触れ合う
カンガルーケアを重視
好きな姿勢で産めるフリースタイルの自然出産が最も多く、無痛分娩は2~3割程度です。生まれてすぐ、へその緒がついたままの赤ちゃんを母親の胸の上にのせるカンガルーケアが、母子に多くのメリットがあると、多くの病院で重視されています。入院期間は、自然分娩で2~3日、帝王切開で4日程度となっています。助産師(ヘバメ)が産後の家庭訪問を行い、その費用は産後最長8週間の間、公的保険でカバーされます。

日本自然分娩※が一般的
数日間の入院が特徴
高開発国の中では医療介入が少ない出産が比較的多くなっています。出産の99%以上が医療施設で行われ、そのうち小規模な診療所の出産は半数弱を占めます。初めての出産では5~6日程度、それ以降の出産でも4~5日程度入院し、自宅や実家に戻ります。多くの場合、入院中に助産師による授乳支援や育児指導が行われます。「里帰り出産」と言われるように、母(祖母)が妊娠中から産後の手伝いをすることは、他国にはあまりない特徴です。
- 自然分娩についてはさまざまな説明のされ方がありますが、本展示では、陣痛を経て産道を通して赤ちゃんを出産する分娩法とします。

アメリカ半数以上が無痛分娩
保険により費用の差も
アメリカでは半数以上が麻酔を使って陣痛の痛みを緩和する無痛分娩を選択し、産後、母子共に健康な場合、最短24時間、通常は産後2日前後で退院となります。一般的に産科健診は医師のオフィスで行い、出産は医師や助産師が提携している病院で行います。産後の短い入院中に、母子の健診、退院後の赤ちゃんのケアの指導まですべて行われます。アメリカでは加入している保険のタイプによって出産費用のカバーされる範囲が異なります。

中国半数以上が帝王切開
その理由とは?
分娩のうち半数以上が、手術で赤ちゃんを取り出す帝王切開で行われています。帝王切開が選ばれる理由としては、帝王切開の赤ちゃんは頭がいい、縁起のいい日に出産できるなどという考えや、自然分娩より時間が短い、費用が高いなどの医療側の要因があるようです。2016年に、40年近く続いた「一人っ子政策」が廃止されましたが、2020年の合計特殊出生率は1.3人と日本とほぼ同じ水準です。男性が10~15日間、出産休暇を取るのも特徴です。

韓国「産後調理院」で
産後の身体を手厚くケア
最も多いのは自然分娩ですが、帝王切開も4割程度を占めます。分娩は病院で行われることが多く、最近では産後に母体をケアする「産後調理院」に移動して、約2週間程度過ごすことが一般的になりました。産後調理院は母子別室で、母親には産後に合わせた食事やヨガ、母乳マッサージなど手厚いケアが行われます。産後調理院の数は、今では産婦人科の数を超えるまでになっています。

イギリス出産費用が無料。
産後すぐの退院が普通?
国営医療制度のナショナルヘルスサービス(NHS)を利用すれば、妊娠期の診察、出産、入院などすべてが無料です。妊娠がわかったら、かかりつけ医に連絡し出産予定日を確認します。その後は医師と連携している助産師(ミッドワイフ)が健康指導や分娩、産後28日までの支援をしてくれます。約6割が無痛分娩で、通常、病院で出産し、当日か翌日に退院します。退院翌日には、ミッドワイフが自宅を訪問し、母親へのケアを行います。
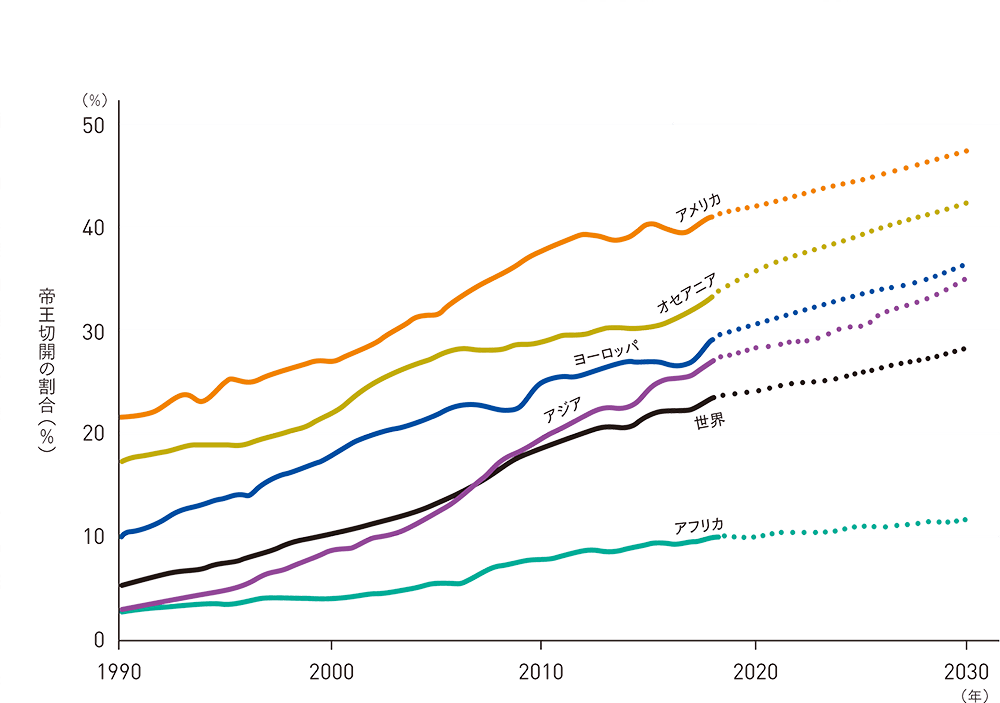
出産の選択肢は各国の事情で異なる
国によって、自然分娩、無痛分娩、帝王切開など出産方法の選択肢のほか、妊婦健診、入院日数、産後のケアなどが違い、重視することも文化や社会的背景などにより異なります。出産する女性が何を選択するかは、実は環境によるところが大きいと言えるかもしれません。どう産むか、どのような支援が必要なのか、何が女性本人や赤ちゃん、家族にとっての安心につながるのか、考えてみましょう。








 妊娠・出産の国際比較
妊娠・出産の国際比較